梁耀坚 1, 钟杰 2,*
(1.香港中文大学心理学系, 中国香港; 2.北京大学心理学系, 北京 100871)
【摘要】边缘性人格障碍(Borderline personality disorder,BPD)在西方是一种常见的人格障碍,而在中国大陆没有进入CCMD诊断系统,因此缺乏相应的研究。本文将对BPD的临床现象学内容进行回顾和澄清,并在国外有关研究BPD的脑神经科学、神经生化学和发展心理病理学研究进展的基础上,建立了“代际—脑—经验模型”(Intergenerational Brain- and- Experience Model, IBEM),并以之为线索探讨BPD的病理机制,以期深入理解BPD作为一种人格障碍的独特性,最后对在我国大陆开展BPD的研究方向进行了探讨。
【关键词】边缘性人格障碍;病理心理学;诊断
边缘性人格障碍 (Borderline personality disorder,BPD)在西方是一种常见的人格障碍,以情绪敏感、冲动行为、不稳定的自我形象和人际关系为临床特征,患者往往具有较大的社会功能损害,并存在10%的自杀率(高于普通人群50倍)[1]。BPD在普通人群中的患病率为1-2%,在精神科病人中检出率较高:门诊病人为10%,住院病人为20%,女性的发病率显著高于男性(70%比30%)[2]。由于较高的自杀死亡率以及在治疗上的困难,BPD成为西方精神病学研究中的一个热点。
由于BPD一直没有进入CCMD的诊断系统,国内有关BPD的研究论文极少,笔者以"边缘性(型)人格障碍"为关键词,从中国期刊网(1994-2005年)仅检索到直接与BPD有关的文献15篇。从这些文献中可以看到在我国精神病学界中,关于BPD是否可以成为独立的诊断存在争论[3,4]。本文将先对BPD的临床现象学内容进行回顾和澄清,并在国外有关研究BPD的脑神经科学、神经生化学和发展心理病理学研究进展的基础上,建立了“代际—脑-经验模型”(Intergenerational Brain-and-Experience Model, IBEM) ,并以之为线索探讨BPD的病理机制、及其临床特征与病理机制的联系,以期深入理解BPD作为一种人格障碍的独特性,最后对在我国大陆开展BPD的研究方向进行了探讨。
1诊断标准与临床特点
在DSM-IV-TR中,BPD的诊断标准共有九条[1]:①极力回避现实的或者想象的被抛弃(BPD-1);②在极端理想化和过分贬低之间不断变化的不稳定的紧张的人际关系(BPD-2);③身份感的紊乱,显著持久的自我感和自我意像不稳定(BPD-3);④可导致潜在的自伤冲动(满足2个,如:挥霍、性乱交、物质滥用、违章驾驶、暴食)(BPD-4);⑤经常性的自杀,作势或者威胁要自杀,或自伤、自残行为(BPD-5);⑥显著的情绪反应所致的情绪不稳定(如:紧张、发作性焦虑、易激惹)(BPD-6);⑦慢性的空虚感(BPD-7);⑧不适当的紧张愤怒或难控制的愤怒(经常发火,不断发怒,经常斗殴)(BPD-8);⑨短暂的、应激性的偏执观念或严重的分离症状(BPD-9)。
符合九条标准中的任何五条即可被诊断为BPD,但有研究表明BPD的临床症状可以归结为四大类核心症状:情感扰乱、冲动行为、不稳定的人际关系、紊乱的认知系统,据此分类可以将BPD与其他人格障碍有较好的区分[5]。情感失调(mood dysregulation)是BPD患者的第一类核心症状,患者一方面可能会体验到烦躁不安、愤怒、悲哀、惊恐以及慢性的空虚(这种空虚感是非常深层的),而另一方面又会体验到与上述情况相对立的兴奋感。这种多方面的情绪扰乱是BPD区别于其他群体的重要特征[6]。此外,BPD患者的情绪波动极大,可在一天内多次在烦躁不安和正常情感状态之间转变,且不同情绪之间的转变过程非常迅速,可以瞬间从狂喜转变为不可抑制的愤怒[7],这是BPD区别于双向情感障碍的重要特征。
冲动行为失调(impulse dysregulation)是BPD患者的第二类表现,包括两个方面:①攻击性的冲动行为:对自己(如自伤、自残和自杀行为)或对别人(如身体或语言攻击);②一般形式的冲动行为,如冲动性的物质滥用、暴食、挥霍、赌博、语言攻击、淫乱等行为[7]。
第三类临床表现是不稳定的人际关系,BPD患者在人际关系中不断在极端亲密和对立之间急剧转换。患者对亲密的依赖性很高,因而对被抛弃有一种强烈的恐惧感。经常性的情感扰乱与冲动行为失调,亲密关系质量因此严重受损。这种以反复冲突和分手为特点的关系模式不仅发生在亲密关系上,也发生在与普通人的交往过程中。
第四类核心症状是认知系统的紊乱,主要表现在三个方面:①严重的自我同一感的紊乱(如忽好忽坏的自我感);②40%的BPD患者报告有类精神病性的症状[8],如短暂的、有限的、基于现实的错觉和幻觉;③14%的BPD患者报告曾经有真性错觉或幻觉,多在伴随重度抑郁时出现[8]。值得注意的是BPD患者的认知紊乱症状与类精神病症状多与应激有关,且后者具有与其他人格障碍和精神分裂的鉴别意义[8]。
2BPD的病理机制
过去20年中大量的遗传学、脑科学和心理病理学研究为理解各种心理疾病的病因和临床症状提供了重要的启示,为了能更好的理解BPD的病理机制,本文在整合过去有关研究结果的基础上,从发展病理心理学的角度提出“代际—脑-经验模型”(IBEM),该模型的基本观点包括:①BPD患者存在上代基因遗传所决定的易感素质[7,9],主要包括情绪和冲动行为失调的神经生物易感性[10,11];②儿童大脑发育过程的重要时期中出现的长期的不良经验,如身体、性或心理的虐待,会带来儿童脑神经生化系统和结构的不良改变[12,13],尤其是下丘脑-垂体-肾上腺系统(HPA)、自主神经系统(ANS)和边缘系统的改变[12,14],从而增加了BPD及其众多共病的易患性;③遗传因素与不良环境应激因素交互作用[9,15],并经过长期的发展在青少年或成年期具备了边缘性人格的脑神经生物学基础(neurobiological pre dispositions)[9,16],并在成人后与不良环境刺激的交互作用下发展为BPD(患者因其人格特点给自己的生活带来更多的应激事件[17,18],特别是因情绪和冲动行为失调带来的不稳定的人际关系[17,19],形成恶性循环)。下面本文将首先从生物因素(遗传、生物化学、脑科学)和成长或环境因素方面对有关BPD的研究进展进行梳理, 然后从代际脑-经验模型的角度阐述BPD的病理机制。
2.1 生物因素
2.1.1遗传BPD患者的一级亲属中BPD的发病率约11.5%[11],但无法排除环境因素的影响。双生子研究为遗传的作用提供有力的证据,Torgersen等研究了221对双生子(92对同卵双生子、129对异卵双生子),发现在同卵双生子中有35%、异卵双生子中有7%的可能性共患BPD,表明了遗传因素对BPD发病的重要影响[20]。对人格障碍所包含的特质进行多变量基因分析后鉴别出4个因素,其中一个最主要的因素是“情绪失调”,主要包括不稳定的情感、认知功能和人际关系,而遗传在这个与BPD特征有很大相似性的因素中所占的比重为47%[21]。此外,Silverman等的研究指出BPD的家族遗传中,BPD有关的人格因素的遗传(冲动性和不稳定的情感)可能比临床上的BPD症状分类更稳定,这些因素的遗传存在一定的独立性[22]。
2.1.2生物化学生物化学理论认为,任何一种人格类型以及它的病态类型都能找到与之相应的生物根源。在边缘性人格障碍中,主要的方面是包括:①情绪失调:不稳定的情感与强烈的愤怒情绪;②冲动性(impulsivity):冲动控制困难以及冲动不顾后果的行为[21]。情绪失调是边缘性人格障碍一个主要方面。有对照研究表明毒扁豆酶(胆碱脂酶抑制剂)会引发BPD患者的抑郁反应,该现象被认为与边缘性人格障碍患者的不稳定情感特质有关[23]。而普鲁卡因会激发患者的烦躁不安情绪和分离症状,而这种反应能够被边缘系统中的类胆碱系统部分调节,因为边缘系统是对外来刺激做出评价并且激活情绪反应的关键部位[24]。此外,去甲肾上腺素系统在BPD患者的不稳定情感特质方面也起到重要的作用[23],同时去甲肾上腺与人格障碍患者的攻击性行为有关[25]。冲动性是clusterB人格障碍中最明显的症状之一,特别是在边缘性人格障碍和反社会性人格障碍中。有关双生子和收养的研究证明冲动性攻击行为具有遗传性[26],并与大脑前额页眶上回和扣袋皮层血清素的活性下降有关[27]。同时有研究表明选择性血清素回收抑制剂(SSRIs)的使用对BPD的治疗有效[28],由此有文献回顾认为BPD血清素的活性降低与色胺酸羟化酶(LPH)、血清素转体(transporter)、5羟色胺(5-HT)1a、2a、1b等受体的基因有关[9]。
2.1.3脑科学近二十年来,随着脑成像等技术的发展成熟,对于BPD的脑科学研究已经取得了很大进展。目前,BPD与以下脑区或核团的关系引起了学者们的广泛关注,包括:扣带皮层(ACC)、前额叶眶回(OFC)和背外侧回、杏仁核与海马、下丘脑-垂体-肾上腺轴(HPA)等。前额叶皮层被认为是人类信息加工的执行控制中心,参与各种执行功能认知过程的加工,并与情绪及冲动行为的控制、人格发展等有关[29]。有研究发现BPD患者的大脑前额叶眶回有体积减少[30],同时BPD患者在一些执行功能的认知任务中也相应表现出缺陷(例如,go-no-go范式、注意定向转移范式等)[31]。由于BPD病人前额叶功能缺陷的主要原因在于血清素的代谢不良,特别是在ACC表现出对血清素的代谢活动性下降[32],而导致情绪控制功能受损[7]。杏仁核在调节个体警觉性、产生负性情绪等方面起着重要作用[33]。有研究发现BPD病人的杏仁核活性异常增加,与对照组相比,BPD患者在处理负性情绪面孔图片时表现出杏仁核的过度反应[34];与此同时,也有一些研究发现BPD患者的杏仁核体积减少[30],这是 BPD区别于创伤后应激障碍(PTSD)的脑解剖特点[7]。一些研究还表明在有过早期创伤性经历的 BPD 患者中, 海马的体积有显著下降[30]。而多数学者认为 BPD患者的这些大脑改变的原因是不良经历(儿童虐待等长期应激)带来的 HPA长期过度反应所致[12,14,15]。此外, 儿童期受虐待带来的胼胝体发育较小以及左右半球的整合功能不良与被认为与 BPD 的发病有关[15], 有研究证明曾有过儿童性虐待或是身体虐待经历的 BPD 患者与正常被试比中国临床心理学杂志 2006 年 第 14 卷 第 3期 ·259·较, 其右侧顶叶皮层有显著缩小, 同时还显示出了左侧顶叶皮层更强的不对称性,BPD 患者精神病性症状与其左侧顶叶强盛的不对称性有关[35]。
2.2 成长或环境因素
与BPD密切有关的成长或环境因素的可以归结为两大类:儿童期创伤和家庭因素。
童年创伤是BPD患者中常见的现象,包括身体虐待、性虐待及其它创伤性事件。临床研究发现很多BPD患者报告曾有过童年期创伤性经历,其中性虐待的报告率为40%-71%[17,36],且性虐待与BPD症状的严重性有关[37]。童年创伤性经验可能成为BPD和创伤后应激障碍(PTSD)的重要易感因素[38]。而研究表明重大创伤性事件可能导致大脑的功能和器质性改变[12],童年的持续的不良经验(被虐待的经历)会导致应激系统长期被激活,特别是HPA轴长期处于兴奋状态,通过促肾上腺皮质激素释放激素(CRH)、促肾上腺皮质激素(ACTH)促使机体产生更多的儿茶酚胺和糖皮质激素广泛影响机体的免疫系统、植物神经系统和中枢神经系统[39]。
作为个体成长的主要环境,家庭对个体人格特征的形成有重要作用,对BPD的形成亦是如此。家庭成员缺失或早期的分离[40]、不恰当的父母教养方式(过分卷入和忽视)均是BPD患病的危险因素,其中不正常的父母教养方式是造成BPD的家庭因素中最主要的方面[36]。有研究发现BPD的4个危险因素:女性、曾经被男性非照看者性虐待、被男性照看者情感忽视、被女性照看者不稳定的对待[41],其中3个因素均与个体成长的环境有关。Gunderson的一项研究也发现被忽视的孩子不能形成良好的自我价值感,可能会导致极端的认知图式,并且会以极端的方式获得别人的关注[42]。由于父母的不良教养方式,导致BPD患者与母亲的依恋关系多为矛盾型,并在今后的生活中导致不稳定的人际关系[43]。可见,BPD的患病与家庭因素联系密切,且家庭环境的影响是深入的、多方面的,这可能造成BPD患者治疗上的困难,因此有学者推荐对BPD进行家庭治疗[44]。
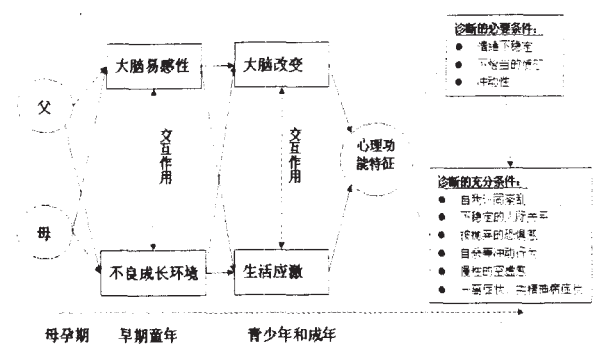
2.3BPD的病理机制“代际—脑-经验模型”
代际-脑-经验模型为BPD的病理机制提供了一个相对完整的全景图(图1)。该模型包括以下部分:①上代遗传的易感性:如前所述,通过上代的遗传可以获得一个易感性的大脑,即容易有情绪失调和冲动性的脑(生物)易感性(neurobiological pre dispositions for mood and impulse dysregulation);②早期经验与易感大脑的交互作用:由于父母的自身的问题(病态人格),也为子女制造了一个充满应激的病态成长环境,具备BPD遗传易感素质的大脑与一个充满应激的家庭环境(被虐待的经历)长期交互作用,逐渐发育形成更多的不良大脑网络(braincircuits),如左OFC功能下降及右侧OFC相对增强、杏仁核功能异常、海马受损均会导致负性情绪占优势[45],负责调控情绪及冲动行为的大脑网络发展不足,如OFC和ACC功能受损[45],导致大脑功能更容易倾向于失控;③青少年期或成人期的环境与个体的交互作用:经常性的情绪及冲动行为失控会影响自我感和人际关系,这些特征也为患者带来更多生活上的应激事件,不断的应激事件使原来的易感的大脑更加混乱,形成恶性循环;负面不稳定的自我感加上冲突的人际关系,使BPD患者容易产生被人遗弃的恐惧;当遇到分手或者其他严重的应激事件时,自杀行为、强烈的空虚感,分离症状和类精神病症状也可能产生[19];④BPD心理功能特征:代际—脑-经验模型放弃了传统的DSM-IV中对BPD诊断标准的无序排列,在有关脑科学和发展病理心理学研究的基础上进一步揭示了BPD的心理功能特征之间的内在联系,把BPD症状分为充分和必要条件[10,11]。
必要条件:遗传的易感素质与童年期不良经验(长期应激)的长期交互作用形成的BPD病理生理基础(边缘系统-前额皮层环路和HPA的病态改变)与外显的心理功能特性(情绪失调、冲动性)是BPD发病的必要条件。其中,情绪及冲动行为失调是BPD的核心神经病理显型(phenotypes),二者具有遗传上的独立性[21,22],同时具有神经病理学上相对的独立机制:情绪失调主要是与边缘系统的功能异常有关,在生物化学上主要与边缘系统的去甲肾上腺素失调和血清素水平下降有关[34];冲动性与前额叶眶上回的功能不良有关,在生物化学上主要与血清素的水平下降有关[46],二者作为大脑的异常功能,也反应了边缘系统-前额叶环路的病态改变。因此,与DSM-IV-TR中杂乱无章的BPD诊断条目顺序不同的是,代际—脑-经验模型中一个突出的特点是提出在BPD的诊断过程中的基于脑神经心理病理学的原型方法,即情绪失调和冲动性是BPD诊断的必要条件,包括DSM-IV中诊断标准中的BPD-6,8和4三个条目[10]。
充分条件:青少年和成人期的各种近期的应激事件,如与BPD特征有关的更多的生活创伤事件:人际冲突、近期的创伤性事件(家庭暴力、非自愿的性交)等[17,18],这些应激事件与BPD发病的必要条件交互作用,导致BPD患者的情感、认知和行为发生病态改变。具体病理机制为:慢性的脑功能混乱所表现出经常性的情绪与冲动行为失调(必要条件),影响了自我感的稳定发展(自我认同紊乱,BPD-3)和人际关系的发展(不稳定的人际关系,BPD-1),带来患者强烈的被抛弃的恐惧(BPD-2),在被生活中重要的人排斥和拒绝的应激下,患者的大脑变得更加混乱,可出现自杀等冲动行为(BPD-5)、慢性的空虚感(BPD-7)、分离症状和类精神病症状(BPD-9),并形成恶性循环。如果其中有两个或以上的条目出现,加上BPD诊断标准中的三个必要条目就达到DSM-IV诊断标准,构成BPD的诊断。
与症状的恶性循环相对应,BPD患者的大脑在生化方面也会发生了恶性循环:患者在急性应激情况下,去甲肾上腺增加、脑内血清素和多巴胺的合成减少,并与BPD患者脑内异常的边缘系统——前额皮层环路协同作用,造成恶性循环,带来患者的情绪和冲动行为失调;此外,由于长期的慢性应激,BPD患者大脑内长期处于病态活跃状态的HPA刺激机体产生过量的糖皮质激素,反过来对大脑的边缘系统带来损伤(特别是海马的体积减少),使得海马(齿状回)不能产生足够的粒细胞,导致大脑的创伤恢复机能下降,严重者则会产生抑郁和精神症状[12,39],成为BPD的众多共病发生的基础。
代际—脑-经验模型是建立在以往诸多学者提出的BPD病因模型基础上,整合近年来有关BPD的脑神经科学、神经生物学、心理病理学的研究成果而提出,与以前有关学者提出的病因模型,如Linehan提出的 BPD“生物社会模型”[47]以及Lieb等提出的BPD“神经行为模型”[7],比较有以下不同:①初步阐明了BPD的两大核心病理特征(情绪失调和冲动性),以及二者作为症状学特征与神经病理生理、神经生化机制的联系;②利用基于脑神经心理病理学的原型方法[10],代际—脑-经验模型将BPD症状分为必要和充分条件,明确了BPD诊断条目之间的重要性权重和相互之间的关系,该原型模型可以帮助精神科医生以及临床心理工作人员较好的理解BPD的病理心理机制以及对BPD的确诊有指导意义。
3展望
BPD是目前国外研究最多的人格障碍之一,近20年来对其病因学、与生物化学和脑科学相联系的病理学机制以及针对性的治疗方案均有很大进展,而BPD由于没有进入中国大陆CCMD诊断系统,因此在中国大陆的研究尚未得到很好的开展。若根据BPD在西方普通人群中的患病率为1-2%[2]计算,在中国大陆的13亿人口中,可能有1-2千万的BPD患者没有被适当地诊断并加以治疗。这庞大的数字显示在中国大陆精神科病人中开展以下的研究是有絶对的迫切性:①对中国大陆地区普通人群中的BPD进行有关发病率和病因学的流行病学的调查;②研究BPD在中国是否可以成为一个独立的疾病类型以及是否存在跨文化一致性的结构;③中国是世界上为数不多的妇女自杀率大大高于男性的国家之一,特别值得关注的是农村妇女的冲动性自杀[48],考虑到BPD的自杀率高于常人50倍[1],且多为女性[2],因此,中国大陆农村女性的冲动性自杀与BPD的关联需要进一步进行实证研究。
参考文献
1 American, Psychiatric, Association.Diagnostic and statisticalmanual of mental disorders. Washington DC: AmericanPsychiatric Association, 1994
2 Widiger T, Weissman M. Epidemiology of borderline personality disorder. Hosp Comm Psychiatry, 1991, 42:1015-1021
3 罗小年. 应该注意对边缘性人格障碍的研究. 中国临床心理医学, 2005,15(2):122
4 贾谊诚. 对“边缘性人格障碍”的意见. 临床精神医学杂志,1998, 8(4):248- 249
5 Zanarini MC, Gunderson JG, Frankerburg FR, ChaunceyDL. Discriminating borderline persoanlity disorder fromother Aixs II disorder. American Journal of Psychiatry,1990, 147(2):161- 167
6 Zanarini MC, Frankenburg FR, Deluca CJ. The pain of being borderline: dysphoric states specific to borderline personality disorder. Harvard Review Psychiatry, 1998, 6:201-207
7 Lieb K, Zanarini MC, Schmahl C, et al. Borderline personality disorder. Lancet, 2004, 364: 453- 461
8 Zanarini MC, Gunderson J, Frankenburg FR. Cognitive Features of borderline personality disorder.American Journal ofPsychiatry, 1990, 147: 57- 63
9 Skodol AE, Siever LJ, Liversley WJ, et al. The BorderlineDiagnosis II: biology, genetics, and clinical course. Biological Psychiatry, 2002, 51: 961- 963
10 Paris J.The classification of personality disorders should berooted in biology. Journal of Personality Disorders, 2000, 14(2):127- 136
11 Nigg JT, Goldsmith HH. Genetics of personality disorders:Perspectives from personality and psychopathology research.Psychological Bulletin, 1994, 115:346- 380
12 McEwen BS. Effects of adverse experiences for brain structure and function. Biological Psychiatry, 2000, 48:721- 731
13 Meaney M. Maternal care, gene expression, and the transmission of individual differences in stress reactivity acrossgenerations. Annual Review of Neuroscience, 2001, 24:1161- 1192
14 Heim C, Nemeroff CB. The impact of early adverse experiences on brain systems involved in the pathphysiology ofanxiety and affective disorders. Biological Psychiatry, 1999,46:1509- 1522
15 Teicher MH, Andersen SL, Polcari A, et al. The neurobiological consequences of early stress and childhood maltreatment. Neuroscience and Biobehavioral Reviews, 2003,27:33- 44
16 Siever LJ, Torgersen S, Gunderson JG, Let al. The Borderline Diagnosis III: Identifying Endophenotypes for GeneticStudies. Biological Psychiatry, 2002, 51:964- 968
17 Davis JL, Petretic-Jackson PA. The impact of child sexualabuse on adult interpersonal functioning: a review and synthesis of the empirical literature. Aggression and ViolentBehavior, 2000, 5(3):291- 328
18 Coid J, Petruckevitch A, Feder G, et al. Relation betweenchildhood sexual and physical abuse and risk of revictimisation in women: A cross-sectional survey. Lancet, 2001,358: 450- 454
19 Koenigsberg H, Harvey PD, Mitropoulou V, et al. Are theinterpersonal and indentity distrubances in the borderlinepersonality disorder criteria linked to the traits of affective
20 Torgersen S, Lygren S, Oien PA, et al. A twin study of personality disorder. Compr Psychiatry, 2000, 41: 416- 425
21 Livesley WJ, Jang KL, Vernon PA. Phenotypic and GeneticStructure of traits delineating personality disorder. ArchivesGeneral Psychiatry, 1998, 55(10): 941- 948
22 Silverman JM, Pinkham L, Horvath TB, et al. Affective andimpulsive personality disorder traits in the relatives of patients with borderline personality disorder.American Journalof Psychiatry, 1991, 148(10):1378- 1385
23 Steinberg BJ, Trestman RL, Mitropoulou V. Depressive response to physostigmine challenge in borderline personalitydisorder patients.Neuropsychopharmacology, 1997, 17: 264-273
24 Kellner CH, Post RM, Putnam F, Cowdry R. Intravenousprocaine as a probe of limbic system activity in psychiatricpatients and normal controls. Biological Psychiatry, 1987,22:1107- 1126
25 Coccaro EF, Lee R, McCloskey M.Norepinephrine Functionin Personality Disorder: Plasma Free MHPG Correlates Inversely With Life History of Aggression. CNS Spectrums,2003, 8(10): 731- 736
26 Coccaro EF, Bergeman CS, McClearn GE. Heritability of irritable impulsiveness: A study of twins reared together andapart. Psychiatry Research, 1993, 48 :229- 242
27 Siever LJ, Trestman RL. The serotonin system and aggressive personality disorder. International J Clin Psychopharmacology, 1993, 8(2): 33- 39
28 Markovitz PJ, Calabrese JR, Schulz SC. Fluoxetine in thetreatment of borderline and schizotypal personality disorders. American Journal of Psychiatry, 1991, 148:1064- 1067
29 Davidson R, Putnam KM, and Larson CL. Dysfunction inthe neural circuitry of emotion regulation - A possible prelude to violence. Science, 2000. 289, 591- 594
30 Tebartz- van EL, Hesslinger B, Theiel T. Frontolinbic brainabnormatities in patients with borderline personality disorder: A volumetric magnetic resonance imaging study. Biological Psychiatry, 2003, 13:511- 514
31 Dinn WM, Harris CL, Aycicegi A. Neurocognitive functionin borderline personality disorder. Progress in Neuro -Psychopharmacology & Biological Psychiatry, 2004, 28:329- 341
32 Fuente JM, Goldman S, Stanus E. Brain glucose metabolismin borderline personality disorder. Journal of PsychiatricResearch, 1997, 31:531- 541
33 Fanselow MS, Gale GD. The Amygdala, fear and memory.Ann NY Acad Sci, 2003, 985:125- 134
34 Donegan NH, Sanislow CA, Blumberg HP, et al. Amydalahyperreactivity in borderline personality disorder: Implications for emotional dysregulation. Biological Psychiatry,2003, 54:1284- 1293
35 Irle E, Lange C, Sachsse U. Reduced Size and AbnormalAsymmetry of Parietal Cortex in Women with BorderlinePersonality Disorder. Biological Psychiatry, 2005, 57: 173-182
36 Zanarini MC, Williams AA, Lewis BS. Reported pathological childhood experiences associated with the developmentof borderline personality disorder. American Journal of Psychiatry, 1997, 154(8):1101- 1106
37 Silk KR, Lee S, Hill EM. Borderline personality disordersymptoms and severity ofsexual abuse.American Journal ofPsychiatry, 1995, 152:1059- 1064
38 McLean LM, Gallop R. Implications of childhood sexualabuse for adult borderline personality disorder and complexposttraumatic stress disorder. American Journal of Psychiatry, 2003, 160: 369- 371
39 McEwen BS. Mood disorders and allostatic load. BiologicalPsychiatry, 2003, 54: 200- 207
40 Bradley SJ. The relationship of early maternal separation toborderline personality in children and adolescents: A pilotstudy. American Journal of Psychiatry, 1979, 136: 424- 426
41 Gunderson J, Kerr J, Englund D.The families of qualities asperceived by borderline personality disorder. Hisllside JClin Psychiatry, 1985, 7:134- 140
42 Bateman A, Fonagy P. Psychotherapy for Borderline Personality Disorder: Mentalization - based Treatment. NewYork: Oxford University Press, 2004
43 Schore AN. Dysregulation of the right brain: A fundamentalmechanism of traumatic attachment and the psychopathogenesis of posttraumatic stress disorder.Australian and NewZealand Journal of Psychiatry, 2002, 36: 9- 30
44 Melges FT, Swartz MS. Oscillations of Attachment in Borderline Personality Disorder. American Journal of Psychiatry, 1989, 146: 1115- 1120
45 Davidson RJ, Pizzagalli D, Nitschke JB, Putnam K. Depression: Perspective from affective neuroscience. Annual ReviewPsychology, 2002, 53: 545- 574
46 Hollander E, Evers M. New development in impulsivity.Lancet, 2001, 358: 949- 950
47 Lineha MM. Cognitive- behavioral treatment of borderlinepersonality disorder. NewYork: Guilford Press, 1993
48 Phillips MR, Li X, Zhang Y. Suicide rates in China,1995-99. Lancet, 2002, 359: 835- 840
Understanding the Pathogenesis of Borderline Personality DisorderUsing the Intergenerational Brain- and- Experience Model
Freedom YK Leung, ZHONG Jie
Psychology Department, Chinese University of Hongkong, Hongkong, China
【Abstract】 Borderline personality disorder (BPD) is very common among psychiatric patients in the West. The CCMD- 3
(Chinese Classification of Mental Disorders, Version three), however, does not contain the BPD diagnosis, and few systematic studies have been conducted to explore the construct validity and prevalence of BPD in China. In this review, we firstreview the empirical evidence related to BPD. Moreover, an Intergenerational Brain- and- Experience Model is proposed tohelp clinicians to understand the pathogenesis of BPD. Future directions of BPD research in China are also discussed.
【Key words】 Borderline personality disorder; Psychopathology; Diagnosis
【基金项目】 本研究获得香港中文大学心理学系提供的“香港- 中国大陆科研合作基金”资助; * 通讯作者
·258· Chinese Journal of Clinical Psychology Vol.14 No.3 2006
www.psychspace.com心理学空间网